Введение. В последние годы во всем мире неуклонно растут как фактическое число людей с избыточным весом и ожирением, так и их доли в популяции. Заболевания, связанные с ожирением, стали серьезной проблемой для здоровья и в Республике Беларусь. Пациенты, страдающие ожирением, заслуживают особого внимания в отношении их хирургического лечения, так как это сопряжено с опасностью возникновения жизнеугрожающих состояний и требует тщательной оценки хирургического и анестезиологического рисков.
Цель. Изучить степень влияния характера нарушений со стороны жирового обмена на результаты хирургического лечения острого аппендицита.
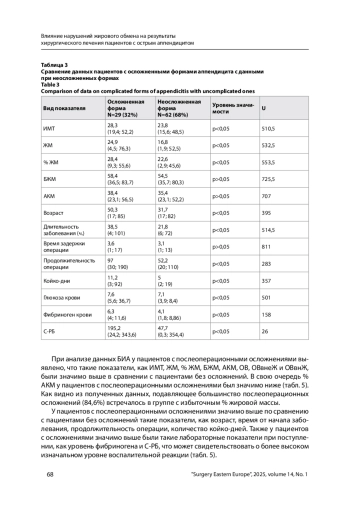
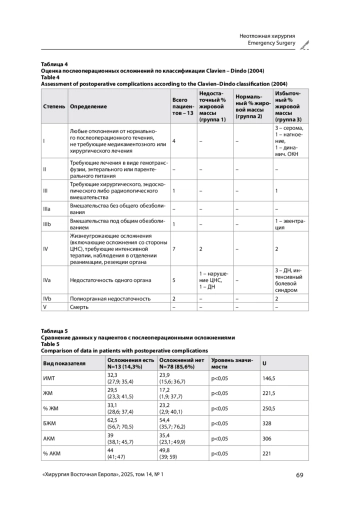
Материалы и методы. Было выполнено проспективное исследование 91 пациента с острым аппендицитом. Расчет показателей состава тела выполнялся в программе «АИСТ (Диамант v12)» на основе показателей биоимпеданса, антропометрических данных, возраста, пола и артериального давления пациента. В исследуемых группах сравнивались: лабораторные показатели при поступлении; количество часов от момента начала заболевания; время задержки в часах от момента поступления до операции; продолжительность операции в минутах; количество койко-дней; показатели биоимпедансного анализа. Также проводилась оценка послеоперационных осложнений по классификации Clavien – Dindo.
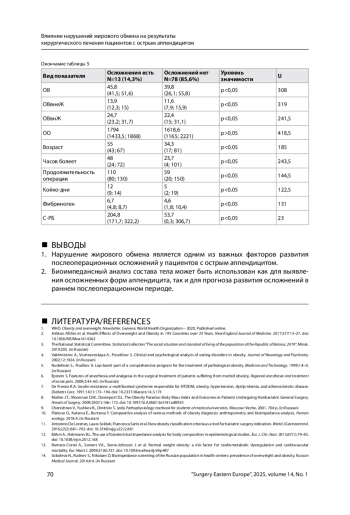
Результаты. У пациентов с осложненными формами острого аппендицита значимо (p<0,05) выше были такие показатели БИА, как ИМТ, % ЖМ, ЖМ, а также были значимо выше возраст, время от начала заболевания, продолжительность операции, количество койко-дней, проведенных в стационаре. У 13 пациентов возникли послеоперационные осложнения, 11 (84,6%) из которых составили пациенты с избыточным процентом жировой массы. При анализе данных БИА у пациентов с послеоперационными осложнениями выявлено, что такие показатели, как ИМТ, ЖМ, % ЖМ, БЖМ, АКМ, ОВ, ОВвнеЖ и ОВвнЖ, значимо (p<0,05) выше по сравнению с пациентами без осложнений. У пациентов с послеоперационными осложнениями также достоверно выше возраст, время от начала заболевания, продолжительность операции, количество койко-дней, уровень фибриногена и С-РБ.
Заключение. Нарушение жирового обмена является одним из важных факторов развития послеоперационных осложнений у пациентов с острым аппендицитом.
Идентификаторы и классификаторы
В последние годы во всем мире отмечается неуклонный рост как фактического числа людей с избыточным весом и ожирением, так и их доли в популяции. Заболевания, связанные с ожирением, стали серьезной проблемой для здоровья. По оценке Всемирной организации здравоохранения (ВОЗ), с 1975 по 2016 год распространенность ожирения во всем мире почти утроилась. В ВОЗ считают, что на глобальном уровне эта проблема в человеческой популяции достигла масштабов эпидемии [1].
Список литературы
1. WHO. Obesity and overweight. Newsletter. Geneva: World Health Organization – 2020. Published online.
2. Ashkan Afshin et al. Health Effects of Overweight and Obesity in 195 Countries over 25 Years. New England Journal of Medicine. 2017;377:13–27. doi: 10.1056/NEJMoa1614362
3. The National Statistical Committee. Statistical collection “The social situation and standard of living of the population of the Republic of Belarus, 2019”. Minsk. 2019:205. (in Russian)
4. Vakhmistrov A., Voznesenskaya A., Posokhov S. Clinical and psychological analysis of eating disorders in obesity. Journal of Neurology and Psychiatry. 2002;12:1924. (in Russian)
5. Nudelman S., Prudkov A. Lap-band: part of a comprehensive program for the treatment of pathological obesity. Medicine and Technology. 1999;1:4–6. (in Russian)
6. Epstein S. Features of anesthesia and analgesia in the surgical treatment of patients suffering from morbid obesity. Regional anesthesia and treatment of acute pain. 2009;2:43–60. (in Russian)
7. De Fronzo R.A. Insulin resistance: a multifaceted syndrome responsible for NTDDM, obesity, hypertension, dyslip-idemia, and atherosclerotic disease. Diabetes Care. 1991;14(1):173–194. doi: 10.2337/diacare.14.3.173
8. Mullen J.T., Moorman D.W., Davenport D.L. The Obesity Paradox: Body Mass Index and Outcomes in Patients Undergoing Nonbariatric General Surgery. Annals of Surgery. 2009;250(1):166–172. doi: 10.1097/SLA.0b013e3181ad8935
9. Chereshnev V., Yushkov B., Dmitriev S. (eds) Pathophysiology: textbook for students of medical universities. Moscow: Veche, 2001. 704 p. (in Russian)
10. Filatova O., Kutseva E., Burtseva Y. Comparative analysis of various methods of obesity diagnosis: anthropometry and bioimpedance analysis. Human ecology. 2018:4. (in Russian)
11. Antonino De Lorenzo, Laura Soldati, Francesca Sarlo et al. New obesity classification criteria as a tool for bariatric surgery indication. World J Gastroenterol. 2016;22(2):681–703. doi: 10.3748/wjg.v22.i2.681
12. Böhm A., Heitmann B.L. The use of bioelectrical impedance analysis for body composition in epidemiological studies. Eur. J. Clin. Nutr. 2013;67(1):79–85. doi: 10.1038/ejcn.2012.168
13. Romero-Corral A., Somers V.K., Sierra-Johnson J. et al. Normal weight obesity: a risk factor for cardiometabolic dysregulation and cardiovascular mortality. Eur. Heart J. 2009;31(6):737. doi: 10.1093/eurheartj/ehp487
14. Soboleva N., Rudnev S., Nikolaev D. Bioimpedance screening of the Russian population in health centers: prevalence of overweight and obesity. Russian Medical Journal. 2014;4:4. (in Russian)
Выпуск
Другие статьи выпуска
Введение. Обеспечение достаточной нейровегетативной защиты и безопасности пациентов разных категорий при тех или иных хирургических вмешательствах имеет весьма большое значение.
Цель. Определение эффективности и безопасности различных оптимизированных схем анестезии при артропластических вмешательствах у лиц старше 60 лет.
Материалы и методы. Комплексные исследования проведены у 85 пациентов старше 60 лет, подвергнутых артропластическим вмешательствам и распределенных с учетом методики анестезии по 3 группам. У 25 пациентов (1-я группа) спинальный блок достигался путем интратекального введения традиционных доз бупивакаина (15 мг) и фентанила (25 мкг). 30 пациентам (2-я группа) вводился бупивакаин 12,5 мг и фентанил 25 мкг. Для обеспечения седации интраоперационно фракционно вводился пропофол (50–170 мг). У 30 пациентов спинальный блок осуществлялся так же, как у пациентов 2-й группы, но сочетался с поверхностной общей анестезией на основе пропофола (50–100 мг) и кетамина (50–75 мг), вводимых фракционно. Во всех группах в качестве премедикации был использован мидазолам (5–10 мг). Для оценки эффективности и безопасности изучаемых методов анестезии на основных ее этапах определены показатели гемодинамики, кислородообеспеченности организма и некоторые параметры (кортизол и глюкоза) гормонального гомеостаза. Отклонения исследованных параметров более чем на 20% фиксировались как «критический инцидент». Отмечались и возникающие в раннем послеоперационном периоде когнитивные нарушения.
Результаты. Установлено, что на фоне спинального блока на основе традиционных доз бупивакаина и фентанила часто наблюдаются гемодинамические «критические инциденты» и транзиторные когнитивные нарушения, хотя обеспечивается относительная стабильность кислородообеспеченности организма и гуморального гомеостаза. Спинальная анестезия на основе уменьшенных доз (12,5 мг) бупивакаина и фентанила (25 мкг) в сочетании с седацией пропофолом сопровождается менее заметными колебаниями изученных параметров, обеспечивает более благоприятное психоэмоциональное состояние, однако в 40% случаев возникает необходимость в усилении анальгетического компонента. Сочетанная анестезия (спинального блока, как в предыдущей группе, и комбинированной поверхностной общей анестезии на основе малых доз пропофола и кетамина) у этих пациентов является наиболее эффективной и безопасной, поскольку обеспечивается более гладкое течение обезболивания при малозаметных колебаниях показателей гемодинамики, гуморального гомеостаза и кислородообеспеченности организма, а легкие когнитивные нарушения наблюдаются лишь у 30% пациентов.
Заключение. Сочетанная анестезия на основе спинального блока (бупивакаин 12,5 мг + фентанил 25 мкг) и комбинированной поверхностной общей анестезии из малых доз пропофола и кетамина у данной категории пациентов является оптимальной и рациональной, сопровождается незначительными колебаниями показателей гомеостаза; легкие когнитивные нарушения наблюдаются у 30% пациентов, послеоперационный болевой синдром возникает значительно позже.
Цель. Провести сравнительный анализ результатов использования канального и бесканального видеоларингоскопа у пациентов с прогнозируемыми трудными дыхательными путями, подвергшихся плановому хирургическому вмешательству на лор-органах.
Материалы и методы. Выполнено проспективное рандомизированное исследование, включающее 47 пациентов (35 мужчин и 12 женщин) в возрасте 53 (42,5; 58,5) лет с прогнозируемыми трудными дыхательными путями, подвергшихся плановым хирургическим вмешательствам в РНПЦ оториноларингологии. Все пациенты были разделены на 2 клинические группы: 1-я – 23 пациента, интубация которым была выполнена с помощью канального видеоларингоскопа, и 2-я – 24 пациента, интубация которым выполнена с использованием бесканального видеоларингоскопа. Оценивались степень визуализации гортани при прямой ларингоскопии и видеоларингоскопии по шкале Лихена – Кормака, количество попыток, время, необходимое для успешной визуализации/интубации, возникшие осложнения, время приведения в готовность видеоларингоскопа, находящегося вне- и в операционной непосредственно, рассчитывался также индекс трудной интубации по шкале «МОСКВА-TD». Полученные в исследовании данные вносились в разработанный специальный опросник и в дальнейшем подверглись статистической обработке.
Результаты. Выявленные преимущества и недостатки канальных и бесканальных видеоларингоскопов (различная степень визуализации гортани, количество попыток, время, необходимое для успешной визуализации/интубации и возникшие осложнения, время приведения в готовность видеоларингоскопа, находящегося вне- и в операционной непосредственно, индекса трудной интубации) необходимо учитывать в конкретных клинических ситуациях.
Заключение. Видеоларингоскопия с использованием канальных и бесканальных ларингоскопов у пациентов с прогнозируемыми трудными дыхательными путями или у лиц, у которых первая попытка визуализации гортани при прямой ларингоскопии клинком Макинтош (по Лихену – Кормаку 3–4 балла) была безуспешной, является высокоэффективной и безопасной альтернативой использованию прямой ларингоскопии при плановых хирургических вмешательствах на лор-органах.
Цель. Сравнить эффективность блокад перикапсулярной группы нервов (PENGблок) и латерального кожного нерва бедра (ЛКНБ), выполненных различной концентрацией (0,375% и 0,5%) ропивакаина, при первичном тотальном эндопротезировании тазобедренного сустава (ТЭТС).
Материалы и методы. В проспективном исследовании приняли участие 64 пациента, перенесших ТЭТС под спинальной анестезией. Всем пациентам перед операцией был выполнен под ультразвуковым контролем PENG-блок с блокадой ЛКНБ. Все испытуемые в зависимости от концентрации вводимого ропивакаина с адреналином 1:200 000 для блокад были разделены на 2 группы (20 мл смеси для PENG-блока и 5 мл для блокады ЛКНБ): 1-я группа – 0,375% раствор (n=32); 2-я группа – 0,5% раствор (n=32). После операции оценивались: выраженность боли по цифровой рейтинговой шкале через 2, 4, 6, 8, 24 и 48 часов; время первого требования промедола и его суммарная суточная потребность за 48 часов; мышечная сила квадрицепса бедра оперированной ноги в течение 48 часов (по шкале MRC); сроки начала активизации; качество восстановления пациента после анестезии через 24 часа после ТЭТС (по QoR-15).
Результаты. Выраженность болевого синдрома статистически значимо не различалась между группами через 2–8, 24 и 48 часов после ТЭТС (р>0,05). Пациенты 1-й группы раньше потребовали первую инъекцию промедола (7 [6; 8] часов), чем пациенты 2-й группы – 11,25 [9,75; 12,25] часа (p<0,001). В 1-й группе вообще не потребовали введения промедола 12,5% пациентов, а во 2-й группе – 87,5% пациентов (p<0,0001). Мышечная сила квадрицепса бедра и сроки активизации после ТЭТС не отличались между группами (р>0,05). Пациенты обеих групп были одинаково удовлетворены качеством восстановления (по QoR-15) через 24 часа после ТЭТС (p=0,2941).
Заключение. Применение 0,5% раствора ропивакаина для PENG-блока и блокады ЛКНБ позволило достичь высокого уровня послеоперационной анальгезии, значительно снизив потребность в промедоле, и повысить качество оказания медицинской помощи пациентам с ТЭТС.
Введение. Первичные вентральные грыжи являются большой медико-социальной проблемой, встречаются у 20% населения и составляют 75% от всех грыж передней брюшной стенки. Наличие первичного диастаза прямых мышц живота в 42,5% случаев ассоциировано с вентральными грыжами. Одной из малоинвазивных методик лечения вентральных грыж является супраапоневротическая видеоассиcтированная герниопластика, которая характеризуется широкой возможностью для визуализации белой линии живота, минимальной частотой раневых осложнений и отсутствием необходимости сепарации мышечно-фасциальных компонентов передней брюшной стенки.
Цель. Оценить клиническую эффективность супраапоневротической видеоассистированной герниопластики в лечении пациентов с вентральными грыжами и диастазом прямых мышц живота.
Материалы и методы. Проведено проспективное когортное одноцентровое исследование, включившее 17 пациентов, которые проходили лечение в ГУ «Минский научно-практический центр хирургии, трансплантологии и гематологии» с 2023 по 2024 г. В исследование включены пациенты с вентральными грыжами размером до 4 см, которые были ассоциированы с диастазом прямых мышц живота шириной до 5 см. Всем участникам исследования была выполнена супраапоневротическая видеоассистированная герниопластика.
Результаты. Размер грыжевого дефекта был у 15/16 (93,8%) пациентов категории Small (<2 см), у 1/16 (6,2%) – Medium (2–4 см). Размер послеоперационной грыжи пупочной локализации у 1/1 (100%) участника соответствовал W1 (<4 см). Длина диастаза у всех участников исследования включала субксифоидальную, эпигастральную и пупочную области, что соответствует M1–M3 категории. Выраженность диастаза в 15/17 (88,2%) случаев соответствовала W1 (<3 см), в 2/17 (11,8%) случаев – W2 (3–5 см). Интраоперационных осложнений зафиксировано не было, кровопотеря не превышала 100 мл. У 100% участников исследования послеоперационный период протекал с минимальным болевым синдромом: 3±2 балла по ВАШ на 1-е сутки после операции и 1±2 балла на 3-и сутки. У 2/17 (11,8%) пациентов после операции сформировались серомы послеоперационной области. У 1/17 (5,9%) пациентов течение послеоперационного периода осложнилось раневой инфекцией, которая была ликвидирована применением антибиотикотерапии. Средний койко-день составил 5,4±1,7 суток. Рецидивов грыжи либо диастаза за время наблюдения зафиксировано не было.
Заключение. Супраапоневротическая видеоассистированная пластика может быть рекомендована для лечения первичных и послеоперационных вентральных грыж пупочной локализации, ассоциированных с диастазом прямых мышц живота легкой и средней степени выраженности. Данный метод позволяет получить удовлетворительный косметический результат в большинстве случаев и имеет низкую частоту осложнений.
В статье рассмотрены два клинических случая успешной интубации при трудных дыхательных путях у пациентов с опухолями головы и шеи. В обоих клинических случаях для оценки проходимости верхних дыхательных путей использовалась многофакторная шкала El-Ganzouri, которая позволила выбрать наиболее оптимальный метод интубации. Кроме того, подчеркнута важность оценки верхних дыхательных путей у пациентов с опухолями головы и шеи с помощью инструментальных методов. В одном случае на основании данных инструментальных исследований (девиация надгортанника и трахеи без сужения просвета трахеи) было принято решение о фиброоптической интубации эндотрахеальной трубкой размером 7,5. Во втором была проведена интубация видеоларингоскопом Airtrag, поскольку при проведении инструментального исследования не было выявлено патологии верхних дыхательных путей, а оценка по шкале El-Ganzouri составила 7 баллов.
Решение проблемы трудных дыхательных путей заключается в выборе оптимального метода интубации на основе комплексной диагностики верхних дыхательных путей, включающей как физикальные, так и инструментальные исследования.
Цель. Предложить адекватный метод иммунокоррекции в предоперационном периоде у пациентов с цистоцеле на фоне хламидийной инфекции органов малого таза и других урогенитальных органов.
Материалы и методы. Обследование и хирургическое лечение прошли 40 пациентов (основная группа) в возрасте 51,1±3,2 года с цистоцеле, протекающим на фоне хронического хламидиоза. Они были разделены на 2 подгруппы (А и Б) – по 20 человек в каждой. В контрольную группу В вошли 20 пациентов с цистоцеле, не имеющих какой-либо хронической инфекции. В группах А и Б иммунокоррекцию (в группе А проводили с использованием иммунофана, а в группе Б – иммунофана в сочетании с 0,33%-й настойкой шафрана) и антибиотикотерапию проводили на протяжении 14 дней. Исследованы показатели клеточного и гуморального звеньев иммунной системы.
Результаты. Состояние иммунитета пациентов с хламидийной инфекцией характеризовалось наличием супрессии в Т-клеточном звене и дисбалансом показателей гуморального иммунитета. После иммунокоррекции иммунофаном + шафраном ее эффективность была на 20% выше, чем в группе, где иммунокоррекция проводилась только иммунофаном. В группе Б результаты коррекции цистоцеле были на 4,7% ниже, чем в контрольной группе, в группе А этот показатель был на уровне 6,23%.
Заключение. Наличие хронического хламидиоза у пациентов с цистоцеле является показанием для назначения эрадикационной антибактериальной и иммунокорригирующей терапии в предоперационном периоде. Проведение иммунокоррекции иммунофаном в сочетании с 0,33%-м экстрактом шафрана является более эффективным.
Цель. Выявить особенности поражения парапанкреатической клетчатки и тяжести течения острого некротизирующего панкреатита в зависимости от локализации и глубины некроза поджелудочной железы в поперечном сечении.
Материалы и методы. Представлены данные анализа и результатов комплексного обследования и лечения 73 пациентов с острым некротизирующим панкреатитом. Некротические изменения в поджелудочной железе (ПЖ) оценивали по зонам, которые не накапливали контрастный препарат при компьютерной томографии. Изображение изучали в аксиальной, сагиттальной и коронарной плоскостях. Оценку поражения ПЖ проводили по локализации некроза в различных ее отделах (головка, перешеек, тело, хвост, множественные некрозы). Изучали глубину некроза паренхимы ПЖ в сагиттальной плоскости (поперечный некроз) и наличие жизнеспособной паренхимы ПЖ, расположенной дистально по отношению к некрозу. Экстрапанкреатические проявления, такие как парапанкреатит (ППК), оценивали по классификации K. Ishikawa. Тяжесть заболевания оценивали согласно критериям модифицированной классификации острого панкреатита «Атланта-92», принятой в 2011 г.
Результаты. Парапанкреатит по данным компьютерной томографии выявлен у 69 пациентов. Анализ влияния глубины некроза ПЖ на развитие ППК показал, что при глубине некроза более 50% (включая 100% некроз) поджелудочной железы ППК выявлен в 97,5% случаев, из них распространенный ППК составил 25,6%. При краевом некрозе и некрозе толщи ПЖ менее 50% ППК развился в 90,9% наблюдений, а распространенный ППК составил 13,3%. Не установлено достоверного влияния глубины некроза на общую частоту развития ППК (р>0,05), в то же время глубина некроза ПЖ в поперечном сечении существенно влияла на объем поражения парапанкреатической клетчатки, т. е. на распространенность ППК (р<0,05). Из 42 пациентов, у которых некроз локализовался в головке, перешейке и проксимальной ½ тела ПЖ, парапанкреатит развился в 39 случаях, из них распространенный характер наблюдался у 9 пациентов, что составило 23,1%. Напротив, при локализации некроза в области дистальной ½ тела и хвоста ПЖ (n=21) распространенный ППК развился только у 1 пациента (4,8%). Выявлена статистически значимая разница в развитии распространенного ППК при различной локализации некроза в ПЖ (р<0,001). У пациентов с наличием жизнеспособной паренхимы ПЖ дистальнее зоны некроза доля распространенного ППК составила 27,8%, а при ее отсутствии – 9,1%. Полученные данные свидетельствуют о зависимости частоты развития распространенного ППК от наличия или отсутствия жизнеспособной паренхимы дистальнее зоны некроза ПЖ (р<0,05).
Заключение. Локализация, глубина некроза и наличие жизнеспособной паренхимы ПЖ дистальнее зоны некроза в совокупности могут служить предикторами распространенного парапанкреатита, тяжести течения некротизирующего панкреатита и развития полиорганной недостаточности, а также свидетельствовать о высокой вероятности разгерметизации главного панкреатического протока.
Введение. Желудочно-кишечные кровотечения (ЖКК) из верхних отделов желудочно-кишечного тракта (ЖКТ) все еще представляют серьезную проблему в медицине со значительной частотой развития и высокой летальностью. На фоне достижений последних десятилетий эффективная стратификация риска остается ключевой для своевременного и адекватного лечения. Новая шкала ABC успела зарекомендовать себя в качестве надежной системы прогнозирования 30-дневной летальности, однако в медицинской литературе она по-прежнему остается малоизученной.
Цель. Провести сравнительную оценку результатов прогноза 30-дневной госпитальной летальности при помощи прогностических систем ABC, Rockall score (RS), Glasgow-Blatchford Score (GBS), AIMS65, Cedars-Sinai Medical Centre predictive index (CSMCPI) и Progetto Nazionale Emorragia Digestiva score (PNED) на группах пациентов с язвенными и варикозными ЖКК.
Материалы и методы. Проведено исследование с участием 101 пациента в условиях городской клинической больницы № 15 им О. М. Филатова города Москвы, Российская Федерация. Данные были собраны с 2020 по 2023 г. Для сравнения результатов шкал на предмет 30-дневной госпитальной летальности проведен анализ AUROC.
Результаты. Летальность составляла 37,7 и 31,3% в группах с язвенными и варикозными ЖКК соответственно. В группе с язвенными кровотечениями эффективнее всего оказалась система ABC (AUROC 0,940), наихудшей – RS (AUROC 0,648). В группе с варикозными ЖКК ни одна шкала не продемонстрировала статистического превосходства.
Заключение. Шкала ABC является высокоэффективной системой прогнозирования 30-дневной госпитальной летальности у пациентов с язвенными ЖКК и превосходит другие известные прогностические системы, однако ее эффективность ограничена у пациентов с варикозными кровотечениями, что указывает на необходимость дальнейших валидационных исследований.
Цель. Улучшить результаты хирургического лечения пациентов с перфоративной язвой двенадцатиперстной кишки оптимизацией выбора объема операции, основанного на прогнозировании тяжести течения перитонита.
Материалы и методы. В исследование включены 234 пациента, поступивших с язвенной болезнью двенадцатиперстной кишки, осложненной перфорацией, и лечившихся в Самаркандском филиале РНЦЭМП в период с 2017 по 2022 г. Критерии включения в исследование: наличие у пациента язвенной болезни двенадцатиперстной кишки, осложненной перфорацией и распространенным перитонитом; длительность от момента перфорации больше 6 часов.
Результаты. Отмечено статистически значимое увеличение количества патогенетически обоснованных первичных оперативных пособий у пациентов основной группы на 18,2% по сравнению с пациентами контрольной группы. Критерий Пирсона составил 26,84 (р<0,001). Повышение абсолютной пользы составило 18,2%, а повышение относительной пользы – 30,8%.
Заключение. Установлена закономерность изменений характера микрофлоры брюшной полости с показателями ее pH. При значении pH экссудата брюшной полости 6,4 и менее у 100% пациентов выявлена бациллярная микрофлора, при этом в зависимости от сроков перфорации до 24 часов – у 19,4%, свыше 24 часов – 54,2%.
Введение. Эзофагэктомия с одномоментной пластикой пищевода является стандартным способом хирургического лечения различных заболеваниях пищевода, однако первичная эзофагопластика не всегда завершается удачно. Повторные вмешательства на оперированном пищеводе требуют индивидуального подхода и являются технически сложными. В данной статье рассматриваются частные аспекты болезней искусственного пищевода (БИП) и предлагается тактика их лечения на основании накопленного опыта НМИЦ хирургии им. А. В. Вишневского.
Цель. Анализ хирургических аспектов лечения БИП на основе клинических наблюдений, а также выявление причин неудачи первичной эзофагопластики.
Материалы и методы. В НМИЦХ в период с сентября 2011 по май 2024 г. оперировали 17 пациентов с органическими изменениями искусственного пищевода. Из них 5 пациентам выполнили повторную пластику пищевода (реэзофагопластику), а остальным 12 пациентам – прочие реконструктивные вмешательства.
Результаты. У 6 (35%) пациентов возникли послеоперационные осложнения, не потребовавшие повторного хирургического вмешательства. Несостоятельность анастомоза зафиксировали у 1 (5,9%) пациента, не удалось завершить пластику пищевода 1 (5,9%) пациенту. Летальных исходов зафиксировано не было.
Заключение. Разработанные хирургические методики лечения БИП позволили устранить конструктивные недостатки предыдущих вмешательств и восстановить полноценное пероральное питание у большинства пациентов. Персонализированный подход к хирургическому лечению является ключевым для успешного исхода повторных операций на пищеводе.
Введение. Современным трендом оперативного лечения желчнокаменной болезни являются лапароскопические технологии из единого доступа, основной проблемой которого считается сложность манипулирования инструментами, которые перекрещиваются между собой и камерой, сковывая действия хирурга. Выходом при возникновении каких-либо технических затруднений может быть установка дополнительных троакаров для манипуляторов, что трансформирует методику в единый лапароскопический доступ + 1.
Цель. Определить, является ли постановка дополнительного порта следствием особенностей телосложения или она связана только с воспалительными изменениями и (или) локальной анатомией желчного пузыря.
Материалы и методы. Проанализированы результаты лечения 57 пациентов с хроническим калькулезным холециститом, операция которым была выполнена из единого лапароскопического доступа. Возраст пациентов – 14,2±2,7 (13; 15; 16) года, масса тела – 64,2±4 (38; 64; 101) кг. Мальчиков – 24 (42,1%), девочек – 33 (57,9%). Долихоморфный тип телосложения имели 14, мезоморфный – 32 и брахиморфный – 11 детей (В. Н. Шевкуненко и А. М. Геселевич, 1935 г.). Группу 1 составили семь детей (12,3%), которым потребовалось установить в правом подреберье дополнительный 3-мм порт для инструмента. Остальные 50 пациентов вошли в группу 2. В зависимости от телосложения провели расчет углов максимального разведения инструментов.
Результаты. Достоверных данных о том, что угол атаки зависит от телосложения пациента, нами не получено. Основными причинами перехода на методику «монопорт + 1» являются анатомические особенности расположения желчного пузыря и выраженность перипроцесса в области операции.
Заключение. Лапароскопическая холецистэктомия у детей может быть проведена у пациентов с любым телосложением при неосложненном калькулезном холецистите. Показаниями для постановки дополнительного порта являются только анатомические особенности или воспалительные изменения в области желчного пузыря и брюшной полости.
Введение. Вакцинация является наиболее эффективным и экономически выгодным методом профилактики инфекционных заболеваний у здоровых людей. Однако реакция организма на вакцины с последующей защитой от инфекционных заболеваний зависит от функционирования иммунной системы. Несмотря на текущие рекомендации, подчеркивающие важность вакцинации для кандидатов на процедуру трансплантации печени и реципиентов после трансплантации печени, реальность говорит об обратном: эта цель далека от достижения.
Цель. Изучить динамику наиболее значимых иммунологических параметров у пациентов после трансплантации печени для формирования алгоритма вакцинации.
Материалы и методы. В когортное проспективное исследование (2018–2020) были включены взрослые пациенты, которым с 2018 по 2020 год выполнена ортотопическая трансплантация печени на базе ГУ «Минский научно-практический центр хирургии, трансплантологии и гематологии». Всем пациентам выполнялось иммунофенотипическое исследование периферической крови методом восьмицветной проточной цитофлуориметрии на аппарате FACS Canto II (Becton Dickinson, США), оснащенном тремя лазерами, на день +30, день +60, день +90, день +110 и день +180 после трансплантации печени. За первичные конечные точки в анализе были приняты изменения от исходного уровня исследуемых параметров.
Результаты. Полученные данные позволяют планировать введение Т-зависимой вакцины на 30-е сутки у реципиентов трансплантата печени, а В-зависимой вакцины – на 90–110-й дни с перспективой внесения изменений в календарь вакцинации на основе иммунологических параметров.
Заключение. Актуальным является проведение исследования с изучением частоты пневмотропных инфекций и оценки эффективности вакцинопрофилактики среди реципиентов трансплантата печени.
Цель. Разработать хорошо воспроизводимую экспериментальную модель эпителизированного транссфинктерного свища прямой кишки и на его базе обосновать новую эффективную технологию его малоинвазивного хирургического лечения.
Материалы и методы. На первом этапе осуществлялось моделирование свищевого хода у 12 кроликов путем проведения спицы с колющим концом из нержавеющей стали (спица Киршнера) диаметром 1 мм со стороны слизистой оболочки через прямую кишку на кожу промежности с последующим уменьшением диаметра конструкции с целью недопущения некроза тканей вследствие их отека. Оценены гистологические изменения тканей в области свища на 7-е, 20-е и 30-е сутки после начала эксперимента. На втором этапе на созданной модели транссфинктерного эпителизированного свища проведена сравнительная оценка эффективности двух методов его малоинвазивного лечения.
g Результаты. У всех животных отмечено однотипное формирование к 30-м суткам точечного эпителизированного транссфинктерного ректального свища на коже промежности с умеренным гнойным отделяемым. Установлено, что лазерная термооблитерация свища длиной волны 1560 нм в комбинации с введением фибринового клея и инъекционным введением в парафиссуральные ткани препарата L-PRP позволяет увеличить скорость и качество формирующейся соединительной ткани в сравнении с использованием лазера в моноварианте, добиться более быстрой регенерации свищевого хода.
Заключение. Для экспериментальной хирургии предлагается простой и эффективный метод моделирования свища прямой кишки у лабораторного животного с высоким уровнем воспроизводимости. Сравнительный анализ применения лазерной термооблитерации ректального свища в комбинации с использованием фибринового клея и препарата L-PRP свидетельствует о преимуществах данной технологии в сравнении с изолированной лазерной обработкой свищевого хода, что позволяет рекомендовать этот метод для использования в клинической практике.
Статистика статьи
Статистика просмотров за 2025 год.
Издательство
- Издательство
- ВИЛИН - ПРОФЕССИОНАЛЬНЫЕ ИЗДАНИЯ
- Регион
- Россия, Смоленск
- Почтовый адрес
- 214522, СМОЛЕНСКАЯ ОБЛАСТЬ, М. О. СМОЛЕНСКИЙ, П АВТОРЕМЗАВОД, Д. 1А, ПОМЕЩ. 413
- Юр. адрес
- 214522, СМОЛЕНСКАЯ ОБЛАСТЬ, М.О. СМОЛЕНСКИЙ, П АВТОРЕМЗАВОД, Д. 1А, ПОМЕЩ. 413
- ФИО
- Сакмаров Александр Викторович (ДИРЕКТОР)
- Контактный телефон
- +7 (___) _______